Обзор средств при атопическом дерматите. Этиология и патогенез
- Обзор средств при атопическом дерматите. Этиология и патогенез
- Шампунь при атопическом дерматите. Дерматит головы: причины, симптомы, методы лечения
- Средства от атопического дерматита у взрослых. Наружное лечение
- Уход за кожей при атопическом дерматите у взрослых. Определение болезни. Причины заболевания
- Средства при атопическом дерматите у детей. Течение атопического дерматита
- Лучшие средства от атопического дерматита для детей. Основные подходы к наружной терапии атопического дерматита у детей
- Лучшие эмоленты при атопическом дерматите. Введение
- Средства для купания при атопическом дерматите форум. Современные средства ухода за кожей детей, страдающих атопическим дерматитом
- Уколы при атопическом дерматите. Профилактика
Обзор средств при атопическом дерматите. Этиология и патогенез
В патогенезе АтД важную роль играет наследственная детерминированность, приводящая к нарушению состояния кожного барьера, дефектам иммунной системы (стимуляция Th2-клеток с последующей гиперпродукцией IgE), гиперчувствительности к аллергенам и неспецифическим раздражителям, колонизации патогенными микроорганизмами ( Staphylococcus aureus, Malassezia furfur ), а также дисбалансу вегетативной нервной системы с повышением продукции медиаторов воспаления.
Атопический дерматит – одно из наиболее распространенных заболеваний (от 20% до 40% в структуре кожных заболеваний), встречающееся во всех странах, у лиц обоего пола и в разных возрастных группах.
Заболеваемость АтД за последние 16 лет возросла в 2,1 раза. Распространенность АтД среди детского населения составляет до 20%, среди взрослого населения – 1–3%. Согласно данным Федерального статистического наблюдения в 2014 году в Российской Федерации заболеваемость атопическим дерматитом составила 230,2 случаев на 100000 населения, а распространенность – 443,3 случая на 100000 всего населения. Среди детей в возрасте от 0 до 14 лет заболеваемость атопическим дерматитом составила 983,5 случаев на 100000 соответствующего населения, а распространенность – 1709,7 случаев на 100000 всего населения.
Заболеваемость атопическим дерматитом среди детей в возрасте от 15 до 17 лет в Российской Федерации составила 466,6 случаев на 100000 соответствующего населения, распространенность – 1148,3 случаев на 100000 соответствующего населения.
Атопический дерматит развивается у 80% детей, оба родителя которых страдают этим заболеванием, и более чем у 50% детей – когда болен только один родитель, при этом риск развития заболевания увеличивается в полтора раза, если больна мать.
Раннее формирование атопического дерматита (в возрасте от 2 до 6 месяцев) отмечается у 45% больных, в течение первого года жизни – у 60% больных. К 7 годам у 65% детей, а к 16 годам у 74% детей с атопическим дерматитом наблюдается спонтанная ремиссия заболевания. У 20–43% детей с атопическим дерматитом в последующем развивается бронхиальная астма и вдвое чаще – аллергический ринит.
Шампунь при атопическом дерматите. Дерматит головы: причины, симптомы, методы лечения
Себорейный дерматит носит хронический характер, с периодами улучшения и ухудшения, которые сохраняются в течение десятилетий.
Болезнь обычно ухудшается в холодную и сухую погоду, в ситуациях повышенной усталости или эмоционального стресса.
После приема жирных продуктов или алкогольных напитков, у людей, которые курят или после горячих ванн.
В основе развития себорейного дерматита лежит повышенная активность грибка под названием Pityrosporum (Malassezia).
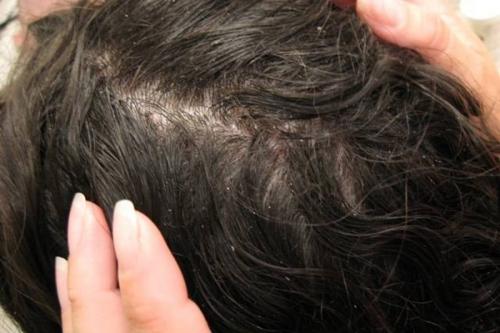
Malassezia — это дрожжи, которые являются частью нормальной кожной флоры более чем у 90% взрослых людей.
Как часть нормальной микрофлоры, гриб обычно является апатогенным (не способным провоцировать заболевания).
Но под действием определенных факторов рассматривается в качестве триггера отрубевидного лишая, себорейной экземы и неонатального головного пустулеза.
Гриб характеризуется овальной, цилиндрической или круглой клеточной структурой.
Относится к классу несовершенных грибов.
Простейшие имеют размер от 1,5 до 5,5 микрон.
Состоят из круглых или овальных грибковых клеток, которые размножаются бесполыми спорами.
Malassezia обладает липофильными свойствами, может хорошо растворять жиры и масла.
Гриб питается кожным салом, которое вырабатывается на эпидермисе человека и состоит из мононенасыщенных жирных кислот.
Поэтому его основная локализация приходится на волосистую часть головы, лицо, затылочную зону, спину.
Ослабление иммунной системы и инфекционные заболевания считаются фактором риска для чрезмерной колонизации дрожжей Malassezia.
Чаще всего грибковое поражение кожного покрова встречается на лице (почти 80% случаев) и на волосистой части головы (более 70% случаев).
Как утверждают многие специалисты и пациенты, наибольшую сложность представляет лечение себореи на голове.
Проявляется она чаще у мужчин в возрасте 20-40 лет.
При отсутствии различных патологических процессов и провоцирующих факторов, организм регулирует жизнедеятельность грибка.
И не дает им возможность чрезмерно размножаться.
В норме концентрация Pityrosporum на эпидермисе головы варьируется от 30 до 45-50%.
На фоне различных факторов, которые являются пусковым механизмов в развитии себореи, происходит чрезмерное размножение грибка.
Концентрация может достигать 95%.
Сюда относят:
- негативные изменения функционирования эндокринной системы и гормонального фона
- хронические патологии вегетативной системы и ЦНС
- состояния, обусловленные иммунодефицитом
- заболевания органов пищеварения
- длительное пребывание в стрессовых ситуациях
- терапия некоторыми группами медикаментозных средств
Дерматит головы: проблемы в эндокринной системе и гормональном фоне
Изменения в функционировании гормональной системы не всегда идут на пользу организму.
В данном случае выражаются в повышенном размножении грибка.
Связано данное явление с тем, что именно половые гормоны контролируют секрецию сальных желез.
Наибольшее влияние оказывают стероидные.
Было выявлено, что у женщин с диагнозом себорейный дерматит (экзема) эпидермиса или волосистой части головы нарушена концентрация и соотношение тестостерона и эстрогена.
Лабораторный анализ указывал на повышенное содержание тестостерона с одновременным снижением эстрогена.
Изменение уровня андрогенов в организме, а именно их повышение, может выступать в качестве наследственного заболевания или быть признаком какой-либо патологии.
Заболевания, которые могут протекать с повышением уровня андрогенов:
- дисфункция коры надпочечников врожденного типа
- синдром Штейна—Левенталя
- андростерома (гормонально активная опухоль с локализацией в области надпочечников)
- онкологическое новообразование яичка
- синдром гиперкортицизма
Нередко дерматит волосистой части головы наблюдается в переходном возрасте у ребенка.
Это также обусловлено естественными гормональными изменениями.
У пациентов женского пола дерматит чаще проявляется на фоне начала менструации или заболеваний урогенитального тракта.
Дерматит головы: заболевания ЦНС и вегетативной системы
Кроме гормонального фона в секреции сальных желез принимает участие нервная система и вегетативная.
Средства от атопического дерматита у взрослых. Наружное лечение
Гидратация кожи: больным атопическим дерматитом необходимо постоянно использовать увлажняющие и смягчающие средства. Увлажняющие и смягчающие средства наносят на влажную кожу после водных процедур и в течение суток по мере необходимости (в среднем 3-4 раза в день). Рекомендуются теплые ванны с крахмалом (125-500 грамм крахмала размешивают в 3-6 литрах прохладной воды, а затем вливают в ванну); ванны с отрубями (250-1000 грамм отрубей кипятят в 2-3 литрах воды в течение 30 минут, отвар фильтруют и добавляют в ванну)) длительностью до 20 минут с последующим нанесением смягчающих средств, содержащих мочевину (липобальзам Дардия, физиогель, липикар, локобейз рипеа), могут применяться также влажные обертывания с использованием наружных кортикостероидов или без них; · противовоспалительные средства: при мокнутии используют примочки (влажно-высыхающие повязки) с 1–2 % раствором борной кислоты, 1 % раствором резорцина или танина.
В остром периоде назначают топические кортикостероиды (ТКС) с высоким профилем безопасности и активности противовоспалительного эффекта: гидрокортизона 17-бутират (локоид), метилпреднизолона ацепонат (адвантан), мометазона фуроат (элоком), и т. д. Они обладают высокой степенью активности и при этом отличаются высокой безопасностью. По соотношению эффективности и безопасности определённого внимания заслуживает препарат гидрокортизона 17-бутират, обладающий безопасностью, сравнимой с гидрокортизоном, и высокой противопоспалительной активностью. Наружные глюкокортикостероидные препараты наносят на пораженные участки кожи 1 раз в сутки, в случае необходимости кратность применения можно увеличить до 2 -3 раз в сутки. В целях безопасности ТКС должны назначаться в чистом виде на срок не более 14 дней, а затем либо через день, либо их необходимо смешивать с увлажняющими средствами в постепенно уменьшающихся концентрациях. На лицо, гениталии и в складки применения сильных (особенно фторированных) кортикостероидов следует избегать!
Уход за кожей при атопическом дерматите у взрослых. Определение болезни. Причины заболевания
Атопический дерматит (эндогенная экзема) — это хронически рецидивирующее воспалительное заболевание кожи, которое сопровождается мучительным зудом и появлением экзематозных и лихеноидных высыпаний.
Такая форма дерматоза часто протекает одновременно с другими аллергическими болезнями, например, бронхиальной астмой , аллергическим ринитом и конъюнктивитом, пищевой аллергией, а также с ихтиозом. Это сочетание усугубляет течение атопического дерматита.
Распространённость атопического дерматита
Заболеваемость детей составляет 10-12 % случаев, а заболеваемость взрослых — 0,9 %, из которых 30 % параллельно болеют бронхиальной астмой, а 35 % — аллергическим ринитом.
Причины и факторы риска атопического дерматита
Атопический дерматит является иммунозависимой болезнью. Мощным фактором его развития являются мутации в генах, кодирующих филаггрин — структурный белок кожи, который участвует в образовании кожного барьера, препятствует потере воды и попаданию большого количества аллергенов и микроорганизмов. Поэтому в основном атопический дерматит наследуется от родителей, причём чаще всего от матери, чем от отца.
Сама по себе такая генетическая мутация не приводит к атопическому дерматиту, но предрасполагает к его развитию. Такую "запрограммированную" склонность сейчас принято называть диатезом . Он не является самостоятельным заболеванием и может привести к развитию атопического дерматита только под влиянием провоцирующих факторов. К ним относятся:
- атопены — экологические аллергены, вызывающие образование аллергических антител, повышая чувствительность тучных клеток и базофилов:
- пищевые атопены (коровье молоко, пшеница, раки, крабы, соя, шоколад, цитрусовые);
- пыльцевые атопены (амброзия, полынь, берёза, ольха);
- пылевые атопены (шерсть животных, постельные клещи, плесневые грибы, бумажная пыль, лаки, краски);
- продукты питания (сладости, копчёности, острые блюда, спиртные напитки);
- медикаменты (антибиотики, витамины, сульфаниламиды, производные пиразолона);
- переохлаждение;
- эмоциональный стресс.
Значительную роль в обострении атопического дерматита играют:
- Внешние факторы:
- климатические условия (болезнь чаще возникает в скандинавских странах в весенне-осенний период);
- загрязняющие вещества бытовой среды (дым, духи);
- испарения растворителей (ацетон, скипидар);
- вредные условия труда (загрязнение кожи твёрдыми масляными частицами, частое трение и давление, агрессивные растворители и моющие средства).
- Внутренние факторы:
- вирусные инфекции ( ВЭБ-мононуклеоз , СПИД, инфекционные гепатиты);
- болезни ЖКТ (панкреатиты, инфекционные гастриты);
- заболевания эндокринной системы ( тиреотоксикоз , дисменорея, менопауза).
Средства при атопическом дерматите у детей. Течение атопического дерматита
АтД обычно протекает с обострениями и ремиссиями до подросткового возраста. Однако у некоторых людей он остается дольше. АтД может приводить к развитию вирусных, грибковых и бактериальных инфекций.
Этиология и патогенез АтД окончательно не изучены, но особую роль играет наследственная предрасположенность, а также влияние факторов внешней среды.
Среди факторов, поддерживающих хроническое течение АтД, следует отметить патологию органов желудочно-кишечного тракта, выявляемую у 80–97% больных АтД, хронические очаги инфекции (50–60%), аллергические заболевания органов дыхания (30–40%).
В патогенезе АтД имеет значение нарушение трансэпидермального барьера. При АтД отмечается уменьшение количества и изменение соотношения различных фракций церамидов, снижается содержание длинноцепочечных свободных жирных кислот. Эти изменения приводят к увеличению трансэпидермальной потери воды и, как следствие, к повышенной сухости кожи и усилению кожного зуда.
С возрастом ведущая роль пищевой аллергии в возникновении АтД уменьшается (например, до 90% детей, не переносивших коровье молоко, приобретают способность его переносить (толерантность) к 3 годам), и на первый план выходят такие аллергены, как клещ домашней пыли, пыльца, споры плесневых грибов.
Определенную роль в качестве триггерных факторов играет микробная флора и грибковая флора — Staphilococcus aureus, Pitirosporum ovale, Candida albicans . Обычно эти факторы редко встречаются как самостоятельные этиологически значимые аллергены, чаще они выступают в ассоциации с другими аллергенами.
Примерно 10% всех случаев атопических дерматитов вызываются аллергией на определенные виды пищевых продуктов (например, на яйца, земляные орехи, молоко).
Атопический дерматит имеет тенденцию обостряться при усиленном потоотделении, нервно-психическом напряжении и экстремальных значениях температуры и влажности.
У некоторых детей обострение АтД может быть вызвано различными лекарственными средствами. Среди них ведущее место занимают антибиотики, особенно пенициллинового ряда, сульфаниламиды, витамины и др. У некоторых детей проведение вакцинации (особенно АКДС) без учета клинико-иммунологического статуса и соответствующей профилактики может явиться пусковым фактором для манифестации АтД.
В 80% случаев семейный анамнез при атопическом дерматите отягощен, причем чаще по линии матери, реже по линии отца, а часто — по обеим. Если атопические заболевания есть у обоих родителей, риск заболевания у ребенка составляет 60–80%, если у одного — 45–50%, если оба здоровы — 10–20%. Эндогенные факторы в сочетании с различными экзогенными факторами приводят к развитию симптомов АтД.
Следует учитывать и роль психосоматических расстройств, обусловленных врожденными и приобретенными нарушениями нервной системы. Неврологические нарушения выявляются у 55–70% детей, страдающих АтД.
В первые годы жизни АтД является обычно следствием пищевой аллергии. Частой причиной являются белки коровьего молока, яйца, злаки, рыба, а также соя.
Известны преимущества грудного вскармливания, но необходимо соблюдение гипоаллергенной диеты кормящей матерью.
В некоторых случаях, когда сама мать страдает тяжелой аллергией, приходится применять искусственное вскармливание молочными смесями на основе высокогидролизированных или частично гидролизированных молочных белков, реже соевые смеси.
Клинические метаморфозы АтД в зависимости от возраста. Течение АтД подразделяется на три последовательные стадии:
- младенческая (до двух лет);
- детская (от двух лет до 12 лет);
- подростковая и взрослая (от 12 лет и старше).
Младенческая стадия. Первые проявления на коже появляются с 3–4 месяцев. Характерна типичная локализация и симметричность очагов поражения. Высыпания обычно локализуются на лице в области щек, оставляя непораженной кожу носогубного треугольника; на разгибательных поверхностях конечностей, на туловище и ягодицах. Этой стадии АтД свойственны экссудативные изменения на коже, что в прошлом обозначалось термином «детская экзема» (от греческого «eczeo» — закипание). Вначале возникает эритема с нечеткими границами, на фоне которой появляются мелкие отечные папулы и микровезикулы (пузырьки размером с булавочную головку), которые легко вскрываются, образуя микроэрозии. Из эрозий на поверхность кожи просачивается экссудат (формируются «серозные колодцы»), образуя участки мокнутия. Клинические проявления характеризуются истинным и эволюционным полиморфизмом. На фоне острых воспалительных явлений появляются корочки, чешуйки, экскориации, пустулы. Период обострения сопровождается сильным зудом. По мере стихания обострения в очагах поражения появляется шелушение и участки дисхромии. Дермографизм обычно красный.
Лучшие средства от атопического дерматита для детей. Основные подходы к наружной терапии атопического дерматита у детей
«ПРАКТИКА ПЕДИАТРА»; февраль; 2016; стр.54-59
В.Р. Воронина, врач-дерматовенеролог, к. м. н., ГБОУ ВПО «Российский национальный исследовательский университет им. Н.И. Пирогова», Обособленное структурное подразделение - Научно-исследовательский клинический институт педиатрии им. академика Ю.Е. Вельтищева
Сокращения: ТГКС - топические глюкокортикостероиды, ТИК - топические ингибиторы кальциневрина, АтД - атопический дерматит
Ключевые слова: атопический дерматит, наружная терапия, базовая терапия, топические глюкокортикостероиды, топические ингибиторы кальциневрина
Key words: atopic dermatitis, topical treatment, basic treatment, topical corticosteroids, topical calcineurin inhibitors
Атопический дерматит (АтД) - мультифакторное заболевание кожи, возникающее, как правило, в раннем детском возрасте у лиц с наследственной предрасположенностью к атопическим заболеваниям, имеющее хроническое рецидивирующее течение, возрастные особенности локализации и морфологии очагов воспаления, характеризующееся кожным зудом, обусловленное гиперчувствительностью как к аллергенам, так и к неспецифическим раздражителям . Заболевание в типичных случаях начинается в раннем детском возрасте и значительно нарушает качество жизни больного и членов его семьи. Распространенность среди детского населения составляет до 20%, тогда как у взрослых достигает только 1-3% . Лечение АтД должно быть комплексным и патогенетически обоснованным, включающим элиминационные мероприятия, диету, гипоаллергенный режим, местную и системную фармакотерапию, обучение больного и членов его семьи . Наружная терапия является абсолютно необходимой для достижения улучшения состояния и должна проводиться дифференцированно с учетом изменений кожи, мультифакторного генеза заболевания (интегральный подход) .
Лучшие эмоленты при атопическом дерматите. Введение
Необходимость разработки и внедрения новых методов лечения атопического дерматита (АД) у детей обусловлена ростом заболеваемости, ранним началом, полиморфизмом клинических проявлений и упорным, рецидивирующим течением.
К ксерозу как основному симптому АД приводят изменения, происходящие в коже больных АД (гиперплазия рогового слоя, ухудшение работы сальных и потовых желез, сбой процессов кератинизации, уменьшение содержания компонентов естественного увлажняющего фактора, увеличение трансэпидермальной потери воды, нарушение барьерной функции кожи) .
Целью терапии АД является уменьшение клинических проявлений заболевания, а также предотвращение рецидивов и повышение качества жизни больных. Очевидно, что огромное влияние на возникновение обострений АД имеет сухость кожи, обусловленная структурными изменениями липидов эпидермального слоя. Значительные нарушения в составе липидов рогового слоя отмечаются не только на участках пораженной кожи. Уровень гидратации у этих пациентов снижен даже на участках визуально здоровой кожи . В связи с этим в терапии АД важным условием является применение эмолентов — специальных увлажняющих и питающих кожный покров средств. Эмоленты наносят на кожу как на фоне применения топических стероидов и ингибиторов кальциневрина, так и в период ремиссии, когда отсутствуют симптомы А.Д. Добавление эмолентов к терапии АД приводит к регенерации барьерной функции кожи и, как следствие, к снижению проницаемости кожи для аллергенов . В литературе указано на необходимость использования эмолентов у детей с высоким риском развития АД с момента рождения .
Средства для купания при атопическом дерматите форум. Современные средства ухода за кожей детей, страдающих атопическим дерматитом
ЖУРНАЛ " ПРАКТИКА ПЕДИАТРА "
С.В. Ходарев, Т.М. Поддубная, Т.Ю. Яновская ГУЗ «Центр восстановительной медицины и реабилитации № 1» Ростовской области, г. Ростов-на-Дону
Атопический дерматит (АД) – хроническое рецидивирующее заболевание кожи, в основе которого лежит реакция воспаления. Патогистологически она характеризуется пролиферативным гиперкератозом (усилением пролиферации и дифференцировки кератиноцитов, подавлением их апоптоза) и акантозом (увеличением толщины эпидермиса).
Гиперплазия эпидермиса, особенно его рогового слоя, приводит к повышению трансэпидермальной потери влаги. Этот процесс усугубляется при длительном течении заболевания и появлении очагов лихенификации, сопровождается еще большим утолщением кожи, усилением кожного рисунка (гистологически определяется гиперкератоз и акантоз с удлинением эпидермальных отростков, иногда – паракератоз и спонгиоз) . Следовательно, основным патогенетическим способом лечения АД является грамотное и своевременное использование современных противовоспалительных средств – топических глюкокортикостероидов и ингибиторов кальциневрина.
АД возникает, как правило, в раннем детском возрасте у лиц с наследственной предрасположенностью к атопическим заболеваниям и обусловлен гиперчувствительностью к аллергенам и неспецифическим раздражителям . Для достижения стойкой ремиссии заболевания и профилактики его обострений необходимо строгое соблюдение элиминационных мероприятий в зависимости от этиологии процесса и ограничение действия триггеров (агрессивных моющих средств, грубой одежды из синтетических и шерстяных тканей, низкой и высокой температуры, травматизации кожи расчесыванием).
При АД нарушен обмен жирных кислот в коже. В результате дефицита керамидов в роговом слое эпидермиса формируется неполноценный защитный гидролипидный слой, что приводит к транскутанной потере воды и облегчает проникновение аллергенов и ирритантов.
Клинически эти процессы проявляются сухостью кожи, которая усугубляется при действии различных неблагоприятных факторов. Сухость наряду с воспалением и рядом других факторов приводит к возникновению и усилению зуда. Ребенок, пытаясь прекратить это мучительное ощущение, расчесывает кожу, травмирует ее, что в свою очередь лишь усиливает воспаление и зуд, способствует инфицированию патологических очагов. Таким образом, формируется «замкнутый круг», который безусловно, необходимо прервать. Поэтому наряду с мерами по профилактике аллергических реакций, неспецифического раздражения и лечению воспаления важную роль играет увлажнение кожи и насыщение ее липидами. Достаточная гидратация кожи уменьшает сухость и интенсивность воспаления . Поэтому следует:
- поддерживать достаточную влажность воздуха (около 60%) в жилом помещении;
- ежедневно купать ребенка – это не только насыщает кожу водой, но и улучшает самочувствие, способствует хорошему проникновению наружных средств терапии, предотвращает инфицирование (купание запрещается при распространенной гнойничковой и герпетической инфекции-);
- соблюдать оптимальное для насыщения рогового слоя кожи водой время купания, составляющее 15–20 минут;
- использовать для купания воду 35–37°С с учетом индивидуальной чувствительности ребенка (горячая вода обычно переносится плохо и нередко приводит к обострению заболевания);
- отстаивать воду для купания 1–2 часа с целью удаления хлора или фильтровать;
- добавлять в ванну специальные увлажняющие и липидовосполняющие средства;
- при плохой переносимости купания в ванне использовать душ;
- при невозможности купания очищать кожу специальными мицелловыми растворами, содержащими липиды, а для гидратации использовать влажные компрессы с хорошо очищенной водой либо водой из термальных источников;
- в течение дня орошать кожу ребенка термальной водой.
Уколы при атопическом дерматите. Профилактика
Мероприятия первичной профилактики. Назначение гипоаллергенной диеты (исключение из рациона питания коровьего молока, яиц или других потенциально аллергенных продуктов) у беременных из группы риска по рождению ребенка с аллергической патологией не снижает риска развития атопических заболеваний у ребенка, более того, назначение подобной диеты может негативно сказаться на нутритивном статусе как беременной, так и плода .
Соблюдение гипоаллергенной диеты женщиной из группы риска по рождению ребенка с аллергическими заболеваниями в период грудного вскармливания может снизить опасность развития атопического дерматита у ребенка . Не существует достоверных доказательств того, что исключительно грудное вскармливание, ограничение контакта с аэроаллергенами и/или раннее введение прикорма оказывают влияние на риск развития атопического дерматита , однако исключительно грудное вскармливание на протяжении первых трех месяцев жизни может отсрочить развитие атопического дерматита у предрасположенных к развитию заболевания детей в среднем на 4,5 года .
Прием матерью во время беременности и лактации, а также обогащение рациона ребенка первого полугодия жизни Lactobacillus sp. снижает риск раннего развития атопических болезней у предрасположенных детей .
При невозможности исключительно грудного вскармливания в первые месяцы жизни у детей из группы риска рекомендуют использование гипоаллергенных смесей, частичных или полных гидролизатов, хотя убедительных данных об эффективности их профилактического влияния в настоящее время нет .
Мероприятия вторичной профилактики. Соблюдение гипоаллергенной диеты во время лактации матерью ребенка, страдающего атопическим дерматитом, может уменьшить тяжесть течения заболевания .
Данные, касающиеся влияния элиминационных мероприятий (использование специальных постельных принадлежностей и чехлов для матрацев, вакуумных пылесосов для уборки, акарицидов) на течение атопического дерматита, противоречивы, однако в двух исследованиях было подтверждено значительное уменьшение тяжести симптомов атопического дерматита у детей с сенсибилизацией к клещам домашней пыли при снижении концентрации клещей в окружающей среде .